Sono e Humor no Climatério: Melatonina, Ansiedade e o Equilíbrio Que Você Perdeu
Por Dra. Silvia Bretz, Médica Endocrinologista (CRM 52.42779-7 / RQE 4320)
Em linhas gerais, os distúrbios de sono e as alterações de humor, como a ansiedade e a depressão, são sintomas comuns e desgastantes do climatério e menopausa. A queda expressiva do estrogênio remove a estabilidade emocional e afeta o centro regulador do sono no cérebro. Por conseguinte, até metade das mulheres pós-menopausa relatam insônia ou sono de má qualidade, e cerca de um terço apresenta sintomas depressivos. Essa luta noturna e emocional não é “coisa da idade” – é um desequilíbrio hormonal que tem tratamento. A Endocrinologia Moderna, com uma visão integrada e personalizada, avalia a causa-raiz (incluindo o desequilíbrio de neurotransmissores e o declínio da melatonina) para restaurar sua vitalidade, sono reparador e clareza mental.
1. Não é Coisa da Sua Cabeça: O Efeito Direto do Hormônio no Seu Cérebro
Muitas mulheres sentem-se frustradas, irritadas ou tristes durante a menopausa e, frequentemente, buscam ajuda achando que o problema é puramente psicológico. Contudo, eu te digo: a causa é hormonal e cerebral.
O climatério, o período de transição que dura anos antes e depois da menopausa, é uma fase de profunda vulnerabilidade para o desenvolvimento ou agravamento de transtornos do humor.
A Queda do Estrogênio e os Neurotransmissores
O estrogênio, que declina acentuadamente nessa fase, é um hormônio crucial não apenas para o ciclo reprodutivo, mas também para modular a função cerebral.
O que a deficiência hormonal causa:
- Desregulação da Serotonina: O estrogênio ajuda a manter a estabilidade emocional. Sua queda afeta os neurotransmissores ligados ao humor, como a serotonina (o neurotransmissor do bem-estar).
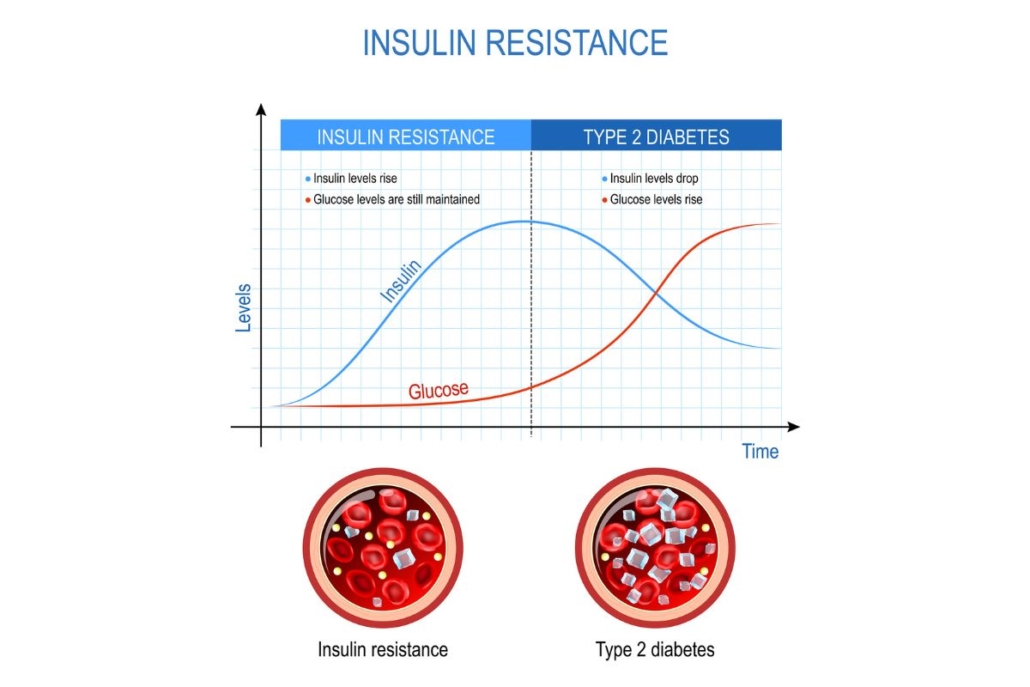
- Aceleração da Depressão: Estudos observaram um aumento de novos casos ou agravamento de sintomas depressivos conforme as mulheres atravessam a transição menopausal. A prevalência agregada de depressão no climatério é de cerca de 35,6%.
- Ansiedade e Estresse: O estresse crônico e a instabilidade hormonal agravam a ansiedade, que, por sua vez, pode levar à dificuldade de concentração (a chamada “névoa mental”). No Brasil, um estudo encontrou prevalência de 53,7% para ansiedade em pacientes no climatério.
Em outras palavras, a irritabilidade, a tristeza e a apatia não são sinal de fraqueza, mas sim sintomas de desequilíbrios hormonais que merecem atenção médica qualificada.
2. A Batalha Noturna: Insônia e o Declínio da Melatonina
Se você acorda consistentemente no meio da madrugada (“olho de coruja”) ou tem um sono leve que não recupera, você não está sozinha. Portanto, os distúrbios do sono são uma das queixas mais comuns e debilitantes da menopausa.
A incidência de problemas de sono aumenta de cerca de 5% nas mulheres pré-menopáusicas para 35% a 60% após a menopausa.
A Melatonina em Falta
A insônia no climatério tem várias causas, mas uma delas é o declínio da Melatonina.
- A Melatonina é o hormônio produzido pela glândula pineal que regula o ciclo sono-vigília.
- Com o envelhecimento e, principalmente, na transição menopausal, há uma redução na secreção endógena de melatonina. Essa redução contribui para os despertares noturnos frequentes e a insônia.
Além disso, os sintomas vasomotores (fogachos e suores noturnos) também interrompem o sono, criando um ciclo vicioso de fadiga diurna, que piora a ansiedade e o humor. Dormir mal nesse período está associado a uma pior qualidade de vida e a um maior risco de problemas como depressão e doenças cardiovasculares.
3. Estratégias de Reequilíbrio: A Importância do Timing
Como médica endocrinologista, meu objetivo é ir além dos sintomas e atuar na causa-raiz do desequilíbrio. A Medicina Integrativa, que inclui o manejo hormonal e de suplementos, oferece caminhos eficazes para você recuperar o sono e o humor.
Melatonina e o Eixo Cérebro-Intestino
A suplementação de Melatonina (geralmente em doses de 3 mg, à noite) tem sido estudada e pode ser útil para algumas mulheres com insônia no climatério, especialmente dado o seu perfil de baixo risco.
Mais importante ainda é entender que a produção de neurotransmissores e hormônios do bem-estar começa no intestino.
- O intestino produz cerca de 85% a 90% da serotonina, que é crucial para o bem-estar e, junto com seus cofatores (como o Triptofano), é fundamental para a formação da Melatonina e a indução do sono.
- A Vitamina B6, o Magnésio e as Vitaminas do Complexo B são cofatores que precisam ser considerados na dieta e suplementação para apoiar essa via.
A Janela de Oportunidade da Terapia Hormonal (TH)
A Terapia Hormonal (TH) não é apenas para fogachos; ela pode melhorar significativamente a qualidade do sono e o humor.
- O estrogênio pode ter um efeito antidepressivo leve e estabilizador no ritmo circadiano.
- A reposição hormonal pode melhorar a qualidade do sono, reduzindo despertares noturnos.
Contudo, o tempo é crucial. Existe a “Janela de Oportunidade” para iniciar a TH: idealmente, nos primeiros 10 anos após a menopausa ou antes dos 60 anos. Iniciar a terapia cedo pode conferir benefícios e proteção, enquanto iniciar tardiamente (após os 60 anos ou >10 anos pós-menopausa) pode até aumentar riscos cardiovasculares e de AVC.
4. Por que a Abordagem Integrativa da Dra. Silvia Bretz é a Sua Solução
Você já tentou tratamentos genéricos ou rápidos que focaram apenas na sua insônia com um sedativo, mas não na raiz do problema hormonal? Se sim, eu entendo a sua frustração. Minha prática clínica, construída ao longo de 40 anos de experiência, foca em um cuidado profundo, personalizado e sem pressa.
Como Endocrinologista referência, pós-graduada em Endocrinologia e Metabologia (RQE 4320) e com extensões em Fitoterapia e Essências Florais, eu ofereço um plano de cuidado que integra:
- Avaliação Hormonal Completa: Investigamos a queda hormonal (menopausa/climatério) e como isso afeta seu sono e humor, mas também checamos a saúde da sua Tireoide (que se desregulada, traz consequências indesejadas no humor e sono).
- Soluções Sob Medida: A prescrição é personalizada. Se a Terapia Hormonal for indicada e segura para você (dentro da janela de oportunidade), utilizamos hormônios isomoleculares na dose mais baixa e eficaz, o que pode garantir sono reparador e melhora do humor.
- Suporte Integrativo: Se você não puder ou não quiser hormônios, recorremos a terapias complementares com evidência. Fitoterápicos (como Valeriana ou Passiflora) e Essências Florais podem ser usados para equilibrar o humor, promovendo harmonia e serenidade íntima.
Você não precisa se resignar à insônia e à ansiedade. Você merece viver a sua melhor versão, com vitalidade, libido e autoestima renovada.

Se você está cansada de noites mal dormidas e de se sentir constantemente irritada, é hora de olhar para seus hormônios e seu metabolismo com a profundidade que eles merecem.
👉🏽Acesse a página de contato e agende a sua consulta.
Agende sua consulta particular e inicie sua jornada para a saúde hormonal e longevidade.(Lembre-se: Não atendemos planos de saúde. Nossas consultas são exclusivas, focadas em qualidade, tempo e resultados duradouros para a sua transformação).